OpenEP: un simulador hecho en la UBA para facilitar el tratamiento del cáncer de piel
Un grupo de investigadores desarrolló una herramienta informática que es clave para el avance de la electroquimioterapia, un novedoso tratamiento del cáncer: planificar la intervención médica de manera precisa, minimizando el daño del tejido sano del paciente. La aplicación está disponible en Internet y es de código abierto
 6 minutos de lectura'
6 minutos de lectura'
El 21 de diciembre de 2020, un hombre de 80 años ingresó en el Sanatorio Otamendi de la Ciudad de Buenos Aires con un bulto en la frente. Tenía un carcinoma de células escamosas: un cáncer de piel. El tumor no podía extirparse quirúrgicamente porque la condición del paciente no permitía la aplicación de anestesia general. Fue la primera vez que se utilizó la electroquimioterapia (EQT) en Latinoamérica.
La intervención duró veinte minutos. Después, el hombre se fue a su casa. Cada cierto tiempo, volvía al sanatorio para que los médicos lo controlaran: “El tumor se fue achicando progresivamente a partir de esa única sesión de electroquimioterapia. Y a los 38 días del tratamiento se había obtenido una respuesta completa”, consigna Felipe Maglietti, médico e investigador del Conicet en el Hospital Italiano de Buenos Aires.
Desde hace más de una década, Maglietti utiliza la EQT para el tratamiento de pacientes caninos que llegan a la consulta veterinaria. Desde el mes de diciembre, la usa con seres humanos. “Ya tratamos a varios pacientes y los resultados fueron muy satisfactorios. Igualmente, estábamos muy confiados después de tantos años de tratar miles de pacientes veterinarios”.
En la Comunidad Europea, hace 15 años que emplean la EQT para tratar cánceres cutáneos y subcutáneos. Para los tumores profundos, la técnica todavía está en fases experimentales.
Quimioterapia selectiva
Para la EQT suele utilizarse la bleomicina, un medicamento con el que se tratan, desde hace muchos años, varios tipos de cáncer. Como la mayoría de las drogas antineoplásicas, suele provocar efectos secundarios, que son peores cuanto más alta es la dosis.
La bleomicina actúa en el núcleo de las células cortando el ADN y, de esa manera, impide la división celular. Como las células cancerígenas están en constante división, son las más afectadas. Pero eso no evita que las células normales -sobre todo las que están en constante renovación- también “sufran” por esa acción del medicamento. Es así que el paciente padece efectos colaterales indeseables, como la descamación de la piel o la pérdida del cabello, entre otros.
En la década de 1980, experimentando con ratas, se descubrió que si a un tumor se le aplicaban pulsos eléctricos, la bleomicina entraba muchísimo más fácilmente en las células malignas. En esos experimentos, se logró el efecto antitumoral deseado con una dosis mínima del fármaco.
También se vio que, si el campo eléctrico generado por los pulsos se focalizaba en el tumor, podía conseguirse que la droga actuara en un área limitada, y no en el organismo completo.
En síntesis, se había logrado una técnica que permitía inyectar la bleomicina en muy bajas dosis (evitando efectos secundarios) y que, además, daba la posibilidad de hacer que la droga haga su trabajo en una zona localizada del cuerpo. Fue el inicio de la electroquimioterapia.
Campo crítico
Se sabe desde hace mucho tiempo que la aplicación de pulsos eléctricos de cortísima duración (microsegundos) sobre las células o los tejidos da lugar a un fenómeno físico denominado electroporación: los pulsos generan un campo eléctrico que abre poros en la membrana celular aumentando su permeabilidad. Esta “perturbación” de la membrana solo se logra si se alcanza un valor crítico del campo eléctrico. Por debajo de ese valor, la célula no se “electropora”. Es decir, no se permeabiliza.
A su vez, las características de los pulsos eléctricos determinarán que la electroporación sea reversible (en 30 a 40 minutos los poros vuelven a cerrarse) o irreversible (la célula termina muriendo). La línea divisoria entre la reversibilidad o irreversibilidad del fenómeno es muy delgada. Si se quiere minimizar el daño de las células normales (no tumorales), es importante determinar la mejor forma de administrar los pulsos para producir una permeabilización reversible.
En definitiva, calcular el campo eléctrico que debe generarse y, por lo tanto, el tipo de pulsos eléctricos que deben administrarse es fundamental para que el tratamiento con bleomicina sea exitoso.
Esos cálculos deberían lograr que el campo eléctrico abarque exclusivamente al tumor, para que la electroporación ocurra solamente en las células malignas y que, entonces, la bleomicina solo pueda entrar en ellas. No es tarea fácil.
Simulacro experimental
La eficacia de la EQT para el tratamiento de tumores superficiales dio lugar a numerosas investigaciones dirigidas a implementar su utilización en tumores profundos (hígado, esófago, estómago).
Aquí, la cosa se complica. Porque en el cálculo del campo eléctrico entran a jugar otras variables: además de la geometría del tumor (forma, volumen), se debe considerar la posición, el tamaño y la cantidad de las agujas que se usan como electrodos y, también, se debe tener en cuenta que el campo eléctrico deforma al tumor y que, a su vez, esta deformación modifica el campo eléctrico.
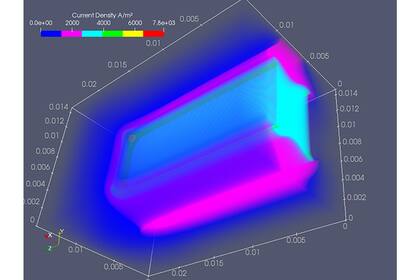
“Es necesario simular ese proceso para poder calcular el campo eléctrico apropiado. Ahí es donde entra la matemática. Lo que nosotros hicimos es un programa de simulación de código abierto que simula ese proceso”, informa el doctor en ingeniería Guillermo Marshall, investigador del Conicet en el Laboratorio de Sistemas Complejos de Exactas UBA.
“El tumor se escanea y se carga en el programa de software como un volumen tridimensional. Luego, se colocan de forma virtual las agujas. Después, uno empieza a darle al programa distintos voltajes y el programa le va mostrando la distribución del campo eléctrico en ese tumor”, explica Marshall. “Es muy importante que todo esté correctamente calculado, porque si se aplica un campo distorsionado, que no es el campo que tiene que ser, puede ocurrir que no se alcance el campo eléctrico crítico y que el tratamiento falle”, señala. “Con todos esos datos cargados el programa entrega el tipo de pulsos que uno tiene que darle a ese tumor para que el tratamiento sea exitoso. Además, el programa informa la tipología y la permeabilidad del tumor”.
El científico subraya que “es el único software libre que hay por el momento” y, entre los aspectos originales del programa, destaca: “Nosotros hemos descubierto que la aplicación de un campo eléctrico sobre los tumores provoca ondas de pH, que son muy tóxicas y que pueden incidir en la eficiencia del tratamiento. Nuestro software tiene en cuenta este efecto”.
El simulador, bautizado OpenEP, fue desarrollado por Matías Marino, Emmanuel Luján, Esteban Mocskos y Guillermo Marshall del Departamento de Computación de Exactas UBA. El paper con los detalles de la investigación fue publicado en Scientific reports.
Publicado de NEXciencia bajo licencia Creative Commons