Los lugares menos pensados donde se oculta el mosquito que transmite el dengue y la chikungunya
Los casos ya superan a los de la epidemia de 2019-2020 para esta época del año, de acuerdo con los registros oficiales de ese momento; eliminar potenciales criaderos es la medida más efectiva
 8 minutos de lectura'
8 minutos de lectura'
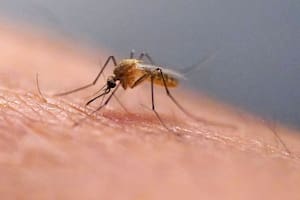
Con los nutrientes necesarios en algún recipiente o espacio mínimo con agua suficiente, basta una semana para poder tener el mosquito que transmite los virus del dengue y chikungunya en casa, un comercio, el lugar trabajo o cualquier otro sitio. El Aedes aegypti aprovecha cualquier objeto o lugar que les dejemos al alcance para reproducirse y cuanto más pequeño, mejor.
Es común escuchar entre los vecinos de barrios o áreas con un brote activo de dengue –que esta temporada se combina con chikungunya– respuestas como “En mi casa no tengo mosquitos” o “Acá no hay nada donde se puedan criar”, aun cuando en algún lugar a la redonda, y no demasiado lejos, están los criaderos. Y suelen aparecer en los lugares menos pensados, desde la descarga del aire acondicionado, un portamaceta o el florero improvisado con una planta para enraizar hasta cubiertas acumuladas o abandonadas, las rejillas, las canaletas, las sillas del jardín que no se limpian seguido, el marco de una ventana o las irregularidades del revestimiento de un techo.
Los barriles de las obras en construcción o en la vía pública, los tanques de agua sin tapa o los depósitos de agua de lluvia, los recipientes que se usan para regar plantas, las fuentes ornamentales, los bebederos para animales sin recambio de agua seguido, las piletas o los baldes, frascos o botellas que se acumulan en el fondo o el balcón y el material descartado o de rezago también son lugares atractivos, urbanos, con agua sin movimiento, para que las hembras del A. Aegypti deposite sus huevos, que pueden llegar a completar su desarrollo en una semana (eclosionan en larvas, se convierten en pupas y, finalmente, en adulto para volar) si ese ambiente es favorable.
En 2017, como publicó LA NACION tras la epidemia de dengue del verano-otoño de 2015-2016, el 75% de los reservorios prevalentes hallados en un área urbana como la Capital fueron macetas, floreros, botellas, ornamentos, bebederos de animales, tanques, canaletas, charcos, huertas, toldos, vidrios rotos sobre muros o bateas de gomerías.
A los tres años, y mientras avanzaba una nueva epidemia que terminó por superar en un 40% a su predecesora, el escenario era similar. “En febrero y marzo de 2020, realizamos un estudio preliminar en el barrio Mariano Moreno, Claypole, Partido de Almirante Brown, en el Área Metropolitana de Buenos Aires (AMBA). Se relevaron los recipientes con agua en los patios de las viviendas del barrio: los más comunes donde se encontraron larvas y pupas de mosquitos fueron baldes, neumáticos, bidones de agua, elementos de cocina, floreros, recipientes varios, tanques, macetas, bebederos, botellas, juguetes y piletas”, detalló María Sol De Majo, investigadora del Grupo de Estudio de Mosquitos (GEM) de la Facultad de Ciencias Exactas y Naturales de la Universidad de Buenos Aires (UBA) y coordinadora del estudio.
En alza
Oficialmente, en los últimos días se informó que los casos de dengue se duplicaron en la tercera semana de este mes con respecto de la segunda semana: hay 9388 (8504 sin antecedente de viaje) en 13 provincias, comparado con 4828 siete días antes, entre más de 18.000 personas que consultaron al sistema de salud.
La cifra ya supera los 7862 casos (6169 autóctonos) que hubo en 16 provincias para esta época del año en la epidemia de 2019-2020, cuando la circulación comunitaria del virus del dengue se superpuso con la llegada del coronavirus de Covid-19, de acuerdo con los registros nacionales online de ese entonces.
Y no todas las personas con síntomas (fiebre, dolor muscular o articular, vómitos y/o diarrea, sarpullido, dolor de cabeza o detrás de los ojos, entre otros) consultan, como se pudo comprobar en el barrio porteño de Mataderos, donde persiste uno de los dos focos con más casos en la ciudad. En la provincia de Buenos Aires, los casos se están concentrando en La Matanza, Berazategui, Lanús y Tres de Febrero, con otras localidades del conurbano en las que los vecinos dan cuenta de la aparición de más casos y que, como en la Capital, también hay circulación comunitaria del virus de chikungunya (Almirante Brown, Pergamino, Quilmes y San Martín). Formosa, Salta, Tucumán, Córdoba, Entre Ríos, Santa Fe, Corrientes, Jujuy, Chaco, Santiago del Estero y Catamarca completan el mapa de distritos con circulación autóctona del virus del dengue.
Ocho personas fallecieron en lo que va de este brote epidémico en el país: dos en Salta, una en Jujuy, una en Santa Fe, tres en Tucumán y una en la Provincia de Buenos Aires, según pudo actualizar LA NACION hasta hace instantes. “Que tenga antecedente de viaje por haber estado en Bolivia [país que registra la mayor epidemia de dengue en una década], aumenta la sospecha y sería importado. Sigue la investigación epidemiológica”, indicaron desde el Ministerio de Salud bonaerense.
Se detectaron, además, 528 casos de fiebre chikungunya (menos de la mitad (233) tenían antecedente de viaje) en seis jurisdicciones que están notificando casos: además de la provincia y la ciudad de Buenos Aires, son Córdoba, Corrientes, Formosa y Misiones. “En la última semana [por la tercera semana de este mes], aumentaron los casos sin antecedentes de viaje o en investigación”, publicó el Ministerio de Salud de la Nación.
En la manzana
Hace ya 10 años, el GEM había hallado respuesta a por qué en los brotes se da un agrupamiento de casos.
“Se demostró que el mosquito se mueve muy poco, está en la manzana y le cuesta cruzar la calle”, explicó a LA NACION, en ese momento, Nicolás Schweigmann, director del GEM. “La unidad epidemiológica de prevención debería ser a escala de manzana, donde es necesaria la participación activa de los vecinos -continuó-. El Estado tiene el rol indelegable de coordinar, informar adecuadamente y contribuir a resolver los problemas.”
Los siete ambientes en los que recae esa responsabilidad estatal en la prevención, como habían evaluado desde el GEM, incluyen los espacios con acumulación de chatarra en áreas urbanizadas (vehículos abandonados o playones oficiales), los obradores (las empresas de construcción trasladan barriles y maquinaria entre obras y los huevos del mosquito, que permanecen adheridos a sus paredes, se van instalando en distintas manzanas), los barriles de 200 litros en las obras viales, la acumulación de cubiertas usadas (hay pocas empresas que las pueden reciclar), los tanques suplementarios y las cisternas que quedan sin uso en barrios con interrupciones del suministro del agua corriente, los basurales a cielo abierto y los floreros de los cementerios, además de los predios de los hospitales y los establecimientos educativos.
El descacharrado durante el año, no solo cuando ya están los casos, ayuda a reducir el riesgo de que aumente la población de mosquitos en los meses con temperaturas más cálidas (en invierno, las crías se mantienen como huevos). En medio del brote, una recomendación suele ser el uso de repelente cuando se está al aire libre o en lugares donde hay mosquitos, aunque para una exposición reducida.
“La eficacia dependerá de la especie de mosquito, de la fisiología particular del humano o mascota y de la aplicación adecuada del producto en el lugar y momento apropiado. Si logramos que no nos piquen, las hembras buscarán otras fuentes de sangre cercanas, porque de todas maneras necesitarán de sangre para la producción de sus huevos”, publicó el Grupos de Investigación en Mosquitos en Argentina (GIMA), del que el GEM es parte, a propósito de la epidemia de dengue de hace tres años, Sus investigadores citaron un estudio que en 2013 ya había demostrado que el principio activo de los productos a la venta más comunes (DEET) “es altamente protector cuando las hembras son expuestas en una primera instancia”, pero se acostumbran a partir de una segunda exposición.
“El uso de los repelentes no puede ser continuo, debemos usar el sentido común a fin de evitar problemas derivados del exceso de esta práctica (alergias, irritaciones, resistencia, acostumbramiento). Es importante tener en cuenta que es mejor usarlo solo cuando es necesario –advirtieron–. Es habitual que aparezcan muchas formulaciones de repelentes caseros, hay que extremar los cuidados con los mismos, en especial cuando los aplicamos sobre el cuerpo, más aún en niños, sin conocer la concentración de los principios activos presentes. De tener la posibilidad de hacer extractos que tienen potencial como repelente, conviene pulverizarlos sobre pisos, ventanas antes que ponerlos en la piel.”
En tanto, con la fumigación se eliminan los mosquitos adultos, pero no los criaderos, por lo que van a seguir apareciendo casos. Erradicar potenciales criaderos al desechar objetos acumulados, tapar o dar vuelta recipientes, y mediante el ordenamiento ambiental se mantiene como la mejor opción. “El mecanismo de protección más efectivo a mediano y largo plazo es el control de las poblaciones de mosquitos, que se consigue a partir de lograr un control efectivo de todos los criaderos presentes en las manzanas”, insistió el GIMA en su documento.
 1
1Video: así fue el feroz temporal que azotó Tucumán y causó inundaciones, rutas cortadas y suspensión de clases
- 2
Línea F: así es el proyecto que cambiaría la conectividad sur-norte de la ciudad, desde Barracas hasta Palermo
 3
3Un jugador golpeó un caño de agua jugando al pádel e inundó toda la cancha
- 4
Colegios privados bonaerenses piden subir cuotas tras el aumento otorgado a los docentes y alertan por nuevos impuestos