Los pacientes quirúrgicos experimentaban un profundo dolor físico y psíquico, y las secuelas no solo se sentían en el cuerpo sino también en la mente
 9 minutos de lectura'
9 minutos de lectura'

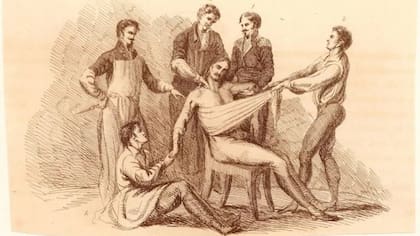
Cuando un día de septiembre de 1811 Frances Burney se vio rodeada de 7 hombres vestidos de negro y blandiendo objetos punzantes y cortantes, no tuvo otra opción más que cerrar sus ojos, “renunciando a toda observación, toda resistencia, toda interferencia, y tristemente resuelta a resignarme por completo”.
La célebre escritora británica estaba en París, en manos de un equipo inusualmente grande de profesionales, incluidos dos de los principales cirujanos del momento, Dominique Jean Larrey, cirujano en jefe del ejército imperial, y Antoine Dubois, cirujano consultor del propio Napoleón.
Un cáncer de mama la había obligado a someterse a una experiencia desgarradora.
“Desesperanzada y desesperada” se entregó a lo inevitable, le contaría más tarde a su hermana Esther en una carta que marcó “‘Relato desde París de una terrible operación”, una de las primeras descripciones de primera mano de una masectomía.
Y una de las pocas que describen en detalle el tremendo tormento de quienes eran operados antes de que se usara la anestesia.
Sabía que iba a “sufrir mucho”, como le había advertido Dubois, pero tenía que aguantar, “desafiando un terror que supera toda descripción, y el dolor más torturador”.
“Sin embargo, cuando el terrible acero se hundió en el pecho, cortando las venas, las arterias, la carne, los nervios” de sus entrañas, brotó “un grito que duró sin interrupciones durante todo el tiempo de la incisión (...) tan insoportable fue la agonía (...) Sentí el cuchillo contra el esternón, ¡raspándolo!”.

El testimonio de Burney da una visión profunda del dolor físico y psíquico que experimentaban los pacientes quirúrgicos.
Y las secuelas no solo se sentían en el cuerpo sino también en la mente.
“¡No por días, no por semanas, sino por meses no pude hablar de este terrible asunto sin casi volver a vivirlo!”, escribió Burney.
Ante la perspertiva de que les cortaran partes del cuerpo mientras estaban en sus cinco sentidos, los pacientes se aguantaban cualquier dolencia, hasta llegar al borde de la muerte, a sabiendas que el dolor de aliviarla sería peor.
Los cirujanos también pasaban momentos tan profundamente angustiosos que, incluso para los más expertos con el bisturí, las operaciones eran el último recurso.
Burney cuenta que el doctor Larrey “tenía lágrimas en los ojos” al contemplar el procedimiento, y que la única vez que habló fue para decirles cuánto los compadecía, pues había notado su preocupación al verla sufrir tanto.
Dado tanto horror, no extraña que los intentos de aliviar el dolor produciendo inconsciencia sean casi tan antiguos como la civilización.
Muchos eran inofensivos e ineficaces mientras que otros eran sencillamente peligrosos.
Un brindis y varias pociones
La ingestión de etanol para inducir una especie de desapego del dolor era una de las prácticas más comunes.
Emborrachaban a los pacientes hasta que no era tanto que no les doliera sino que no les importaba tanto que les doliera.
El alcohol a menudo también servía como solvente en pociones sedantes, que curanderos y místicos de todo el mundo hacían con plantas que podían alterar la mente.
Uno de los ejemplos más antiguos es el máfèisàn, una mezcla de extractos de hierbas creada por el cirujano chino del siglo II Hua Tuo, quien, según “El Libro de Han Posterior”, fue el primer médico en realizar una cirugía con anestesia, 1.600 años antes de que la práctica fuese adoptada en Europa.
La receta exacta se perdió, pero se cree que el legendario sedante contenía cannabis o matalobos de flor azul (Aconitum napellus), una planta venenosa que puede ser letal.
Esa característica la comparten algunos de los ingredientes de otras pócimas sedantes, como la hermosamente llamada belladona, una de las plantas más tóxicas del hemisferio norte que, no obstante, se usó por siglos en tratamientos medicinales, o la cicuta, ese veneno oficial de la antigua Grecia que mató a Sócrates.
Esta última era uno de los ingredientes del sedante inglés “dwale”, que además contenía...
- opio: probablemente el analgésico conocido más efectivo, pero altamente adictivo;
- bilis de jabalí: aunque el uso de materia animal en estas recetas era inusual, la bilis a menudo se mezclaba con grasa para ayudar a la emulsificación y absorción de los ingredientes;
- nabo del diablo: toda ella con sustancias que pueden provocar problemas en la salud humana. Su presencia probablemente reemplazaba la mandrágora, la hierba más utilizada en las recetas mediterráneas por su capacidad de producir somnolencia y alucinaciones;
- beleño: como la mandrágora, capaz de inducir una inconsciencia profunda y duradera y era ampliamente usado para sedar en Europa, Asia y el mundo islámico;
- lechuga: durante siglos el Lactucarium, el jugo seco de la lechuga silvestre, se ha asociado con una acción sedante suave, a pesar de que haya poca o ninguna evidencia científica que lo justifique;
- vinagre: utilizado durante mucho tiempo para revivir a personas inconscientes así como despertar al paciente después de la operación.

El dwale es un ejemplo de las pociones que comenzaron a estandarizarse en la Edad Media en torno a ese grupo particular de plantas.
En el siglo XV, una mezcla de opio, mandrágora y beleño era el sedante preferido para procedimientos quirúrgicos como la amputación y desde entonces hasta el siglo XIX los sedantes cambiaron muy poco.
No obstante, los brebajes no fueron el único método practicado en pos de la inconsciencia.
Golpes, presiones y mesmerismo
Si tomar pócimas que, en manos inexpertas, podían envenar al paciente no era muy aconsejable, permitir que te asestaran un fuerte golpe en la cabeza tampoco era la opción más atractiva, pero una a la que, cuando todo lo demás fallaba o no estaba disponible, se recurría para dejar inconscientes a quienes necesitaban cirugía.
Era una medida misericordiosa, pero sus consecuencias podían ser, entre otras, el traumatismo craneal.
Otra de las técnicas era aplicar presión a los nervios, para causar entumecimiento en las extremidades, o las arterias del cuello.

Los antiguos griegos las llamaron “carótidas”, un nombre que se deriva del griego para estupor o aturdimiento, lo que quizás indica que desde entonces se sabía que comprimirlas provocaría inconsciencia.
Aunque el primer método fue utilizado en 1784 por un cirujano británico llamado John Hunter para amputar una extremidad y, según el Real Colegio de Anestesistas de Reino Unido, el amputado no sintió dolor, el segundo no era muy común... con razón: la obstrucción del flujo de sangre al cerebro ponía en riesgo la vida del paciente.
Menos peligroso era el hipnotismo, introducido como “magnetismo animal” o “mesmerismo” en la última parte del siglo XVIII, que podía ser efectivo pero sólo en individuos susceptibles.
Rapidez
Ante ese panorama, lo mejor que podías esperar era estar en manos de cirujanos como Robert Liston, cuyas operaciones en el University College Hospital en Londres a principios de la década de 1840 eran notorias por su velocidad, intensidad y éxito.
No sólo la posibilidad de morir por una amputación de Liston era de 1 entre 6, mucho mejor que el cirujano victoriano promedio, sino que desde el primer corte hasta que la extremidad amputada caía en una caja de aserrín pasaban apenas 25 segundos.

Sin analgésicos disponibles, la destreza de cirujanos como él acortaba ese casi inimaginablemente horrible trauma de la cirugía.
Pero eso también limitaba la variedad de procedimientos posibles.
Operaciones más complicadas requerían anestesia, no solo para evitar el dolor, sino, en algunas partes del cuerpo, para relajar los músculos y acceder a los órganos.
¡Al fin!
Finalmente, a mediados del siglo XIX apareció el primer agente que se demostró con éxito en público: el éter dietílico.
Había sido sintetizado originalmente (mediante la acción del ácido sulfúrico sobre el etanol) en el siglo XIII y, aunque hay informes tempranos de que producía tanto alivio del dolor como pérdida del conocimiento, tales observaciones no se aplicaron clínicamente por 600 años.
También entró en escena el cloroformo y los dos compuestos les dieron a los cirujanos más tiempo para operar y, por lo tanto, para hacerlo de manera más meticulosa.
No obstante, en la década de 1850 hubo acalorados debates sobre los riesgos y beneficios de la anestesia.
Había dudas sobre si el dolor era necesario para el éxito quirúrgico.

Durante la Guerra de Crimea (1853-1856), el jefe de medicina del ejército británico prohibió específicamente el uso de cloroformo en la cirugía del campo de batalla.
Un cirujano militar comentó que prefería escuchar “los fuertes gritos” de los soldados mientras pasaban por el quirófano. Era una señal, dijo, de que estaban luchando por sobrevivir.
“El dolor se consideraba una función vital, pues pensaban que era como un estimulante para que el cuerpo aguantara el estrés de la operación”, le explicó a la BBC Stephanie Snow, historiadora de medicina de la Universidad de Manchester y autora de libros sobre la historia de la anestesia.
Para 1860, sin embargo, la anestesia era de uso común.
Los pacientes tenían menos probabilidades de rechazar la cirugía y los cirujanos podían tomar más tiempo con los procedimientos e intentar operaciones nuevas y más sofisticadas.
A principios del siglo XX, se utilizaron los primeros anestésicos locales, a base de cocaína, y los anestesistas comenzaron a surgir como una profesión separada.
Pero el éter y el cloroformo, a veces usados en combinación, seguían siendo los únicos anestésicos generales (aunque el cloroformo se dejó de usar en la década de 1930).
Fue necesaria una guerra mundial para desarrollar las drogas y los gases que se utilizan hoy en día en los quirófanos, que deben su existencia al desarrollo de las armas nucleares.
“Las bombas nucleares necesitaban hexafluoruro de uranio y el repentino avance durante la Segunda Guerra Mundial de la química de la fluoración permitió producir anestésicos muy efectivos, no inflamables y más seguros”, le dijo a la BBC William Harrop-Griffiths, presidente de la Junta de Investigación y Calidad Clínica del Real Colegio de Anestesistas de Reino Unido.
“De algo que mató a decenas de miles, surgieron drogas que salvaron a cientos de miles”.
Otras noticias de BBC MUNDO
Premios Oscar. Una por una, las predicciones de los críticos de la BBC sobre quién ganará
Conflicto. Cómo afrontan la guerra los jóvenes en Irán: "Pese a la amenaza de los misiles, tratamos de seguir con nuestra vida"
Temor. Qué busca China al aprobar una ley de “unidad étnica” que impone la cultura Han
- 1
Línea F: así es el proyecto que cambiaría la conectividad sur-norte de la ciudad, desde Barracas hasta Palermo
 2
2Un jugador golpeó un caño de agua jugando al pádel e inundó toda la cancha
- 3
Colegios privados bonaerenses piden subir cuotas tras el aumento otorgado a los docentes y alertan por nuevos impuestos
 4
4Infestación delirante: el complejo camino para entender una sensación de “bichos que pican” que no están en el cuerpo










