Larva migratoria: el parásito intestinal de perros y gatos que, “por error”, también corre bajo la piel del ser humano
La infección para la persona afectada es casi siempre leve, pero la picazón que causa llega a ser insufrible sin tratamiento
 7 minutos de lectura'
7 minutos de lectura'
BARCELONA.– Los parásitos también se equivocan. En el caso de las larvas de Ancylostoma braziliense y Ancylostoma caninum, dos especies de nematodos que causan la enfermedad conocida como larva migratoria cutánea o larva migrans, esto ocurre cuando infectan a una persona “pensando” que se trata de un perro o un gato. La larva necesita alcanzar el aparato digestivo de estos animales para completar su ciclo vital, por lo que es capaz de atravesar toda su piel. En el hombre, en cambio, no logra ir más allá de la primera capa, la epidermis, bajo la que queda atrapada. Allí, buscando una vía de acceso a la sangre, deambulará sin rumbo fijo y dejará un característico rastro visible a simple vista, hasta morir sin llegar a la fase adulta. La infección para la persona afectada es casi siempre leve, pero la picazón que causa llega a ser insufrible sin tratamiento.
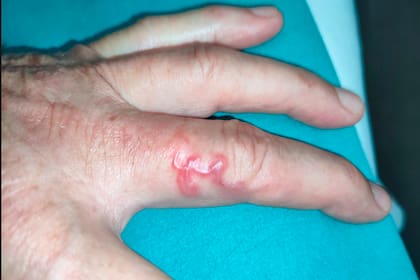
“Hace cuatro días, trabajando en la huerta, me picó un bicho”. Con estas palabras, a principios del otoño y mostrando una pequeña herida en el dedo medio de la mano izquierda, un jubilado de 75 años acudió al Centro de Salud Dobra, en Torrelavega (Cantabria). “Cuando llegó, la lesión estaba aún poco definida. Era fácil confundirla con una picadura, un caso de sarna u otras causas. Así que le prescribimos un corticoide en crema y un antihistamínico. Pasados unos días, el parásito se había movido y entonces se hizo visible el dibujo característico en la piel”, explica Francisca Gómez Molleda, la médica de familia que atendió el caso, que será presentado en el congreso de la Sociedad Española de Médicos Generales y de Familia (SEMG) que empieza mañana en Granada.
Hasta hace muy pocos años, este paciente hubiera supuesto un importante reto para cualquier médico. La larva migrans era una enfermedad considerada tropical y si la persona no había viajado fuera de España era muy difícil que el profesional se planteara que podía sufrirla. Todos los especialistas consultados admiten que la situación cambió. “Puede ser por el cambio climático, por el mayor número de viajes, porque conocemos mejor la enfermedad o por las tres cosas a la vez. Pero lo cierto es que en los últimos años creció el número de casos autóctonos diagnosticados”, afirma Antonio Zurita, profesor del Departamento de Microbiología y Parasitología de la Universidad de Sevilla.
El intestino delgado de perros y gatos –los dos animales en el caso del Ancylostoma braziliense y solo los perros en el del Ancylostoma caninum– es el origen de todos los casos de larva migrans; hay alguna otra especie de nematodo que puede producir la enfermedad, pero de forma muy excepcional. Allí es donde los ejemplares adultos del parásito, que miden entre uno y tres centímetros, completan la reproducción sexual.
“Los animales infectados expulsarán miles de huevos a través de las heces. Si el suelo es húmedo, está a la sombra, tiene materia orgánica y la temperatura ambiental es elevada, dentro del huevo se va formando una larva que luego podrá desarrollarse hasta medir unas 300 micras [un milímetro tiene 1000] y ser infectiva”, detalla Zurita.
Si un perro o un gato merodea por la zona y pisa o se tumba sobre este suelo, la larva continuará su viaje: atravesará la piel hasta llegar al sistema circulatorio, llegará a los pulmones y de ahí remontará por el aparto respiratorio hasta las vías altas. Será el propio animal el que, al tragar, acabe de ayudar al parásito a llegar al intestino delgado, donde completará su desarrollo y dará origen a un nuevo ciclo.
Si quien lo hace es una persona, es muy probable que acabe por sufrir larva migrans. Los expertos consideran por esta razón a las orillas sombrías de ríos, lagos y playas con zonas de agua dulce –el sol directo y la sal impiden el desarrollo de las larvas– de áreas cálidas como ambientes de riesgo. También huertas y jardines. Por eso recomiendan evitar sentarse o caminar descalzo por ellas y llevar siempre guantes, ropa larga y botas cuando se manipule tierra húmeda.
“Es importante tener en cuenta que para que exista algún riesgo tiene que haber perros o gatos infectados que defequen en la zona. Por esto la enfermedad es mucho más frecuente en países socioeconómicamente menos desarrollados, donde las poblaciones de estos animales tienen menos controles”, insisten.
La primera recomendación
Si todos los perros y gatos que viven en España fueran desparasitados con regularidad, las especies que provocan la larva migrans desaparecerían del país. Por ello, la primera recomendación que dan los especialistas es el cumplimiento de esta medida en todas las mascotas. “En España no suele haber perros callejeros, así que la otra gran medida de control que debería hacerse es con las colonias de gatos o ejemplares que viven sin dueño”, explica Ana Pulido, dermatóloga responsable de la consulta de infecciones cutáneas del Hospital Gregorio Marañón (Madrid).
Esta especialista diagnosticó la enfermedad –y publicó el caso en una revista científica en 2019– a un jardinero de 59 años de Madrid que trabajaba en la zona de Puerta de Toledo, en uno de los primeros casos ocupacionales detectados en España. “Llevaba botas e iba con guantes, pero tuvo la mala suerte que una parte del tobillo quedaba descubierta y por ahí se infectó. La tierra debía estar muy contaminada, muy probablemente por gatos”, describe.
A principios de este siglo, la enfermedad era todavía objeto de estudio solo para especialistas de medicina tropical y del viaje. El mayor trabajo hecho en España fue una serie de 34 casos, todos importados y diagnosticados entre 1991 y 2002, que investigadores de la Unidad de Medicina Tropical del Hospital Carlos III, ya jubilados, publicaron en 2004. “Esta enfermedad es relativamente frecuente entre viajeros que fueron a zonas calurosas y húmedas del planeta”, sostiene Marta Díaz Menéndez, responsable de la Unidad de Patología Importada y Salud Internacional de ese centro. América del Sur, el sudeste asiático y África son, en ese orden, las zonas de las que proceden más pacientes infectados.
No es hasta mediados de la pasada década cuando las revistas médicas se pueblan de casos autóctonos de la enfermedad. “Recuerdo un congreso nacional de dermatología de hace siete u ocho años en el que comentamos que estábamos empezando a ver casos en personas que no habían salido del país. A partir de entonces, crecieron los casos autóctonos publicados”, agrega Pulido.
En 2016, un equipo del Hospital Universitario de Donostia (Gipuzkoa) publicó una serie de cuatro casos autóctonos. Un año más tarde, Altea Esteve, responsable de la Sección de Dermatología Pediátrica del Hospital General de Valencia, publica el que hasta ahora es el único caso conocido en España de una persona que sufrió la infección dos veces. “Era una niña pequeña que iba a la guardería. La primera vez fue en el pie y la segunda, cinco meses más tarde, en el tronco. Al parecer, el foco estaba en un arenero que tenían en la guardería y que debía estar contaminado por gatos. Ese año, además, hizo mucho calor”, recuerda la especialista.
En total, las revistas médicas recogen hasta la fecha unos 25 casos autóctonos diagnosticados en España, tanto en comunidades del norte como del sur, aunque los especialistas coinciden en señalar que estos deben ser una pequeña parte de la realidad. “Muchos casos no se publican y existe un notable infradiagnóstico, ya que en sus fases iniciales la larva migrans puede confundirse con otras afecciones de la piel”, considera Zurita. Una de las más comunes en los últimos años es la sarna, con la que además comparten uno de los posibles tratamientos: la ivermectina.
Este fue el elegido por Francisca Gómez Molleda en Torrelavega. “Hay otros tratamientos frente la larva migrans, como el tiabendazol. Pero en los últimos años los médicos de atención primaria atendimos muchos casos de sarna y nos acostumbramos a manejar la ivermectina. Es un fármaco con pocos efectos secundarios y que identificamos rápido, así que es una opción terapéutica segura y eficaz”, concluye.
Por Oriol Güell
@EL PAÍS, SL
 1
1Video: así fue el feroz temporal que azotó Tucumán y causó inundaciones, rutas cortadas y suspensión de clases
- 2
Línea F: así es el proyecto que cambiaría la conectividad sur-norte de la ciudad, desde Barracas hasta Palermo
- 3
Colegios privados bonaerenses piden subir cuotas tras el aumento otorgado a los docentes y alertan por nuevos impuestos
 4
4La Ciudad recupera más de $17.000 millones por mes en prestaciones de salud a obras sociales, prepagas y extranjeros