Según estudios recientes publicados, la periodontitis afecta al 47% de los adultos mayores de 30 años
 9 minutos de lectura'
9 minutos de lectura'
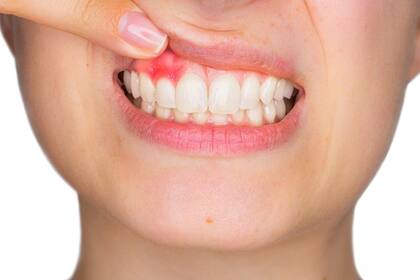
Amontonados, desalineados y plagados de caries y encías inflamadas, nuestros dientes son tristemente célebres por sus defectos. El ser humano moderno es único en el sentido de la intervención minuciosa y diaria que necesitamos para asegurarnos de que nuestros dientes y encías no se enfermen.
Lejos de limitarse al dolor de muelas y encías, nuestra salud bucal afecta todo, desde nuestra dieta hasta nuestro bienestar general y riesgo de muerte por cualquier causa en un año determinado.
Esto es porque las enfermedades de la boca no siempre se quedan en la boca. Se está empezando a ver que hay un estrecho vínculo entre la salud bucal y algunas de las enfermedades más apremiantes del mundo, incluidas las enfermedades cardiovasculares, la diabetes y el alzheimer, lo que subraya el papel de la boca como espejo de la salud y la enfermedad, y como centinela de nuestro bienestar general.
Desafortunadamente, quizás la característica más reveladora de la salud oral es la que se ignora con mayor frecuencia.
Enfermedad extendida
La periodontitis o enfermedad de las encías, es la segunda enfermedad oral más extendida después de las caries, y afecta a más del 47% de los adultos mayores de 30 años. A partir de los 65 años, el 64% tiene periodontitis moderada o grave. A nivel mundial, es la undécima enfermedad más común en el mundo.

La periodontitis es una infección que no se encuentra en la superficie de las encías que se pueden ver cuando sonríes, sino que se encuentra muy por debajo de la superficie. Después de una fase inicial de inflamación superficial en la parte visible de la encía (gingivitis), las bacterias descienden por debajo de la línea de las encías hacia bolsas cerca de la raíz del diente donde erosionan las estructuras que mantienen al diente en su lugar.
Debido a la naturaleza oculta de la periodontitis, muchas personas que la padecen no saben que está ahí hasta sus etapas muy avanzadas. La enfermedad tiene un componente genético, y también está influenciada por la higiene bucal.
Para la mayoría, la enfermedad no se nota hasta los 40 o 50 años, dice Sim K. Singhrao, investigador principal de la escuela de odontología de la Universidad de Central Lancashire, en Reino Unido.
En ese momento, es posible que el daño severo ya haya socavado la arquitectura del diente, con el riesgo de perderlo. Mientras tanto, la infección envió un goteo constante de bacterias, como Treponema denticola y Porphyromonas gingivalis, por el torrente sanguíneo durante décadas.
Bacterias en la sangre
Es esta presencia a largo plazo de bacterias que causan enfermedades en las encías y el torrente sanguíneo lo que da forma a nuestra salud mucho más allá de la boca. “Si imaginas el torrente sanguíneo como un autobús, llevará pasajeros, cosas como bacterias en la boca, e irá por todas partes del cuerpo”, dice Singhrao. “Algunos se bajaránen el cerebro, otros en las arterias, otros en el páncreas o el hígado”.
Donde hay vulnerabilidades en estos órganos, o cuando los microbios no se eliminan de manera efectiva, causan inflamación y comienzan o exacerban otras enfermedades inflamatorias.
De hecho, la periodontitis está vinculada a una lista de algunas de las enfermedades no transmisibles más extendidas en el mundo: enfermedades cardiovasculares, diabetes, alzheimer, obesidad, una variedad de cánceres, artritis reumatoide, parkinson, neumonía y complicaciones en el embarazo.
Relación bidireccional
Para muchas de estas condiciones, es una relación bidireccional. Por ejemplo, la periodontitis puede empeorar condiciones como la aterosclerosis, el endurecimiento de las paredes de las arterias y la presencia de aterosclerosis también predispone a los pacientes a la periodontitis.
No hubo ensayos controlados aleatorios (RCT), considerados el estándar de oro de la investigación médica, que profundicen en esta relación (estos serían difíciles de llevar a cabo éticamente, negando a un grupo el tratamiento de su periodontitis durante un período prolongado para ver cómo afectó su aterosclerosis).
Sin embargo, las bacterias que causan la periodontitis que generalmente se encuentran solo en la boca se descubrieron incrustadas en las placas ateroscleróticas.
De todas estas condiciones de salud crónicas, la diabetes tiene el vínculo bidireccional más fuerte con la periodontitis. Las personas con diabetes tipo 2 tienen un riesgo tres veces mayor de desarrollar periodontitis que las personas que no la padecen. Para las personas que tienen diabetes tipo 2 y periodontitis, la infección empeora la capacidad del cuerpo para controlar los niveles de azúcar en la sangre. Pero, ¿qué hay detrás de este vínculo?
De las encías al torrente sanguíneo
Tiene que ver con el flujo constante de bacterias desde los bolsillos profundos de las encías hacia el torrente sanguíneo. Cuando el sistema inmunitario detecta bacterias u otros patógenos, las células inmunitarias liberan un aluvión de moléculas mensajeras celulares conocidas como marcadores inflamatorios. Estos marcadores inflamatorios ayudan al sistema inmunitario a atacar y matar a los patógenos invasores.
La hinchazón y el enrojecimiento que aparecen en momentos alrededor de una herida son el resultado de esta eficiente respuesta inflamatoria. A corto plazo, los marcadores inflamatorios actúan como excelentes guías para que el sistema inmunitario identifique el sitio de probable infección. Pero cuando estos centinelas permanecen en el cuerpo, causan una serie de problemas.
La mayoría de las condiciones relacionadas con la periodontitis tienen un elemento inflamatorio bien establecido. Por ejemplo, hace casi 30 años, se reveló que un marcador inflamatorio llamado factor de necrosis tumoral alfa aumenta la resistencia a la insulina en los diabéticos.
A esto le siguió poco después el descubrimiento de una ola de otros marcadores inflamatorios que exacerban tanto la obesidad como la diabetes tipo 2. Esta densa red de marcadores inflamatorios dio lugar a investigaciones destinadas a tratar la diabetes mediante la reducción de la inflamación crónica. Pero el goteo constante de bacterias de una infección escondida en las encías hace precisamente lo contrario.
“Todas las enfermedades inflamatorias están conectadas, se influyen mutuamente”, dice Palle Holmstrup, profesor emérito del departamento de odontología de la Universidad de Copenhague. “La periodontitis es una de las enfermedades inflamatorias más comunes, si no la más común, del cuerpo humano”.
“Son los mismos mediadores inflamatorios que están activos en varios tipos de enfermedades inflamatorias: artritis reumatoide, enfermedades cardíacas, diabetes, etc. Si tienes periodontitis, tendrás un mayor nivel de inflamación sistémica de bajo grado”.
Experimentos en ratas
En humanos, es difícil investigar directamente cómo el tratamiento de la periodontitis podría aliviar condiciones como la diabetes, por las mismas razones éticas que con la aterosclerosis: no se puede negar a un paciente el tratamiento de su enfermedad, particularmente si sospecha que podría empeorar sus otras condiciones.
Eso hace que el estudio de este complejo nudo de enfermedades inflamatorias conectadas sea especialmente difícil, y que las relaciones causales sean difíciles de precisar. Sin embargo, el grupo de Holmstrup midió el efecto de la periodontitis sobre la diabetes en ratas. Su grupo investigó la diferencia en la respuesta del azúcar en la sangre en ratas diabéticas que recibieron una condición similar a la periodontitis y en ratas diabéticas sin ella. La periodontitis condujo a un aumento del 30% en el nivel de azúcar en la sangre después de una comida.
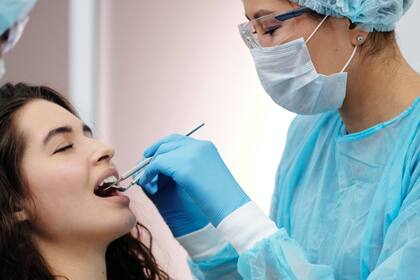
El efecto en la salud de la pérdida de dientes
La conclusión final de la periodontitis, si es agresiva y no se trata, es la pérdida de dientes. Además de décadas de inflamación crónica, la pérdida de dientes conlleva un nuevo conjunto de riesgos para la salud, incluido el deterioro cognitivo y la demencia.
Bei Wu, profesora decana en salud global en la Facultad de Enfermería Rory Meyers de la Universidad de Nueva York, descubrió una relación dependiente de la cantidad: cuantos más dientes se pierden, mayor es el riesgo de deterioro cognitivo y demencia. En el estudio más grande de su tipo, Wu estudió los datos de salud de 34 000 pacientes en EE.UU. y descubrió que por cada diente que alguien pierde, tienen un aumento del 1,4 % en el riesgo de deterioro cognitivo y un 1,1% de aumento en el riesgo de demencia.
En general, aquellos que habían perdido dientes tenían un 48% más de riesgo de deterioro cognitivo y un 28% más de riesgo de demencia, en comparación con personas similares que tenían todos sus dientes. La pérdida de dientes se pasó por alto en gran medida como un factor de riesgo para la demencia, y Wu dice que generalmente la miran con sorpresa cuando señala la relación entre ambas. “La salud bucal es una pieza que falta”, dice Wu. “Estamos tratando de proporcionar la evidencia para mostrar que debería ser parte de la ecuación”.
Si bien la periodontitis puede ser una causa común de pérdida de dientes, puede haber otros culpables de estos efectos además de la inflamación. Hasta ahora, los estudios de pérdida de dientes de Wu solo investigaron las correlaciones y no la causalidad, pero ella quiere investigar el papel de la nutrición en esta relación, entre otros factores.
“Una buena dentadura podría mejorar la ingesta nutricional y también su masticación”, dice Wu. “Eso puede aumentar potencialmente el flujo sanguíneo, lo que podría tener un impacto en la función cognitiva, pero aún es solo una hipótesis”.
Higiene bucal
Los vínculos emergentes entre nuestra salud oral y esta serie de otras condiciones tienen un resultado muy importante: es fácil reducir el riesgo de contraer periodontitis y tratarla de manera efectiva si ya la tiene. “Si nos cepillamos los dientes correctamente y tenemos una buena higiene bucal, potencialmente podemos prevenir la aparición de la periodontitis”, afirma Wu.
Si la enfermedad aparece, en las primeras etapas se puede tratar con raspado y alisado radicular, que raspa los microbios de la superficie inferior del diente por encima y justo por debajo de la línea de las encías. Si tienes una periodontitis grave, la solución puede incluir un tratamiento quirúrgico, “lo que implicó aflojar el tejido blando de las encías y limpiar las superficies de las raíces y volver a colocar el tejido”, explica Holmstrup.
El problema es la detección, debido a la naturaleza a menudo asintomática de la enfermedad, junto con la idea errónea común de que, a menos que tengas un dolor de muelas intenso, no necesitas ir al dentista. La solución allí es nuevamente simple: si tienes una cita, no la demores.
Otras noticias de BBC MUNDO
En Alabama. Fue condenado a muerte por un crimen que no cometió, pero dos días antes de la ejecución conmutaron su pena
Tras la reunión con Trump. Los beneficios económicos y diplomáticos que Rusia obtiene con la guerra de Irán
Crisis económica. Por qué la guerra en Irán puede convertirse en el “mayor shock petrolero de la historia”
 1
1Laura Romano, nutricionista especialista en dietas: “Ni las medialunas engordan ni las tostadas light adelgazan”
 2
2“¿Qué hago con esto que me tocó vivir?”: le diagnosticaron esclerosis múltiple y decidió cambiar su vida para ayudar a otros
 3
3Pinky y Paul Newman: el romance inesperado entre la mujer más famosa de la televisión argentina y el hombre más lindo de Hollywood: “Pasó de todo”
 4
4En fotos. Una comida chic en Pasaje del Correo, arte en la casa de Victoria Ocampo y una muestra de fotos en Recoleta











