El país centroamericano superó la esperanza de vida de Estados Unidos y consiguió la más alta en América del Sur y América del Norte
- 15 minutos de lectura'

“Los costarricenses viven más tiempo que nosotros. ¿Cuál es el secreto?”, escribió Atul Gawande, profesor en la Facultad de Medicina y de la Escuela de Salud Pública de la Universidad de Harvard.
Ese es el título del artículo publicado en agosto en The New Yorker, en el que el cirujano endocrino resalta que, a diferencia de Estados Unidos, la nación centroamericana ha hecho de la salud pública una prioridad.
El también autor de cuatro libros le cuenta a BBC Mundo que detrás de ese extenso reportaje hubo seis meses de investigación y “un viaje profundo” a Costa Rica (en abril), en el que “observó mucho”.

“Es extraordinario ver que un país pasó de tener una esperanza de vida 13 años menor que la de Estados Unidos a igualarla en los 20 años que siguieron al lanzamiento de sus programas de salud pública, con solo una sexta parte del ingreso per cápita de Estados Unidos”, señala.
“Y no solo superó la esperanza de vida de Estados Unidos, sino que consiguió la más alta en América del Sur y América del Norte, con excepción de Canadá”.
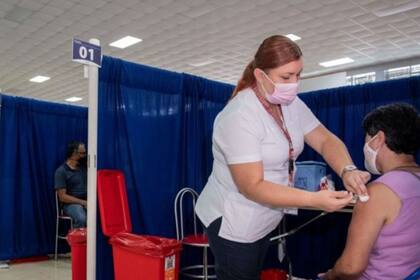
Costa Rica va en camino de acercarse a los 81 años de esperanza de vida. Estados Unidos alcanzó su punto máximo en 79 años y ha disminuido, apunta.
“El hecho mismo de su impacto y sus resultados, más allá del tamaño de su economía, es excepcional y creo que tiene lecciones enormes para todo el mundo, incluyendo para nosotros (en Estados Unidos)”.
Aunque el sistema de Costa Rica no carece de críticas y “puntos de tensión”, la clave del éxito, creen él y muchos de los que han estudiado el caso, entre ellos sus colegas en Ariadne Labs, es que haya puesto la salud pública “en el centro de la prestación de la atención médica”.
“Un reconocimiento”
“Me pareció un enorme reconocimiento a un país que ha tenido políticas claras y, lo más importante, que han trascendido gobiernos”, dice sobre el artículo la exministra de Salud costarricense María Luisa Ávila.
Así piensa también Luis Rosero, experto en demografía de Costa Rica, quien subraya que Gawande vuelve visible para un público más amplio algo que en los círculos de salud pública se conoce desde hace tiempo, “desde hace 30-40 años”.

Y es que según la Organización Panamericana de la Salud (OPS), el sistema costarricense “ha sido referente en la región por su orientación con base a la Estrategia de Atención Primaria de Salud y sus buenos resultados”.
Así lo señaló en el informe “Perfil del sistema y servicios de salud de Costa Rica”, de 2019. Y la Secretaría de la Organización para la Cooperación y el Desarrollo Económicos (OCDE) indicó en 2017 que “el sistema de salud de Costa Rica es ampliamente visto como una historia de éxito”.
Orgullo
La nación centroamericana tiene una población de 5.094.114 personas y Rosero, como muchos de sus compatriotas, dice estar orgulloso de la Caja Costarricense de Seguro Social (CCSS), la institución pública que garantiza el acceso universal a la salud.
“Aunque usted también puede oír muchas quejas de que cuando uno va a la Caja tiene que hacer largas filas, no le atienden bien, etcétera, llegada la hora, cuando tiene una enfermedad catastrófica, un problema serio, sabe que le va a responder si necesita atención hospitalaria de alto nivel”.
No sólo habla desde su conocimiento como académico, sino desde su experiencia personal: “Recibí un trasplante de riñón y estoy aquí gracias a la Caja. Le debo la vida”.
Ávila, pediatra e infectóloga, también se muestra orgullosa de la CCSS, para la que ha trabajado durante gran parte de su vida profesional. Pero aclara que es una parte del sistema de salud costarricense.

“La salud pública es un sistema que no solamente abarca cuando le atienden la enfermedad a la persona, sino también que invierte en prevención, en promoción de la salud”.
“Nosotros acá muchas veces no valoramos el hecho de que si a mí me da sed, llevo mi vaso, abro la llave del grifo y puedo tomar el agua que sale de ahí. Tratar de mejorar las condiciones de salud global de las personas es parte de lo que ha hecho que Costa Rica haya sido exitoso en salud”.
Cuestión de décadas
De acuerdo con Gawande, “en Costa Rica la salud pública ha sido una prioridad durante décadas”.
La Caja se creó como ente semiautónomo en 1941, durante la administración del presidente Rafael Ángel Calderón Guardia, y dos años después se reformó, volviéndose una institución autónoma destinada a la atención de la población obrera mediante un sistema tripartito de financiamiento.
Pero fue en la década de los 70, dice Rosero, cuando se estableció como el sistema actual.
“Se expide una nueva ley de salud y se hace lo que se llamó la universalización del Seguro Social, que en realidad fue pasarle al Seguro Social todos los centros de salud, la atención que daba el Ministerio y así se establece un sistema universal”.
En esa década, escribió Gawande, Costa Rica se concentró en combatir la mortalidad maternoinfantil, reforzando los cuidados pre y postnatales.

Además, emprendió programas de nutrición y campañas de saneamiento y vacunación, puso en marcha una red de atención para niños e invirtió en educación.
“La estrategia demostró resultados rápidos y dramáticos. En 1970, el 7% de los niños murieron antes de su primer cumpleaños. En 1980, solo el 2% lo hizo. En el transcurso de la década, las muertes maternas se redujeron en un 80%”. Esos avances tuvieron un impacto en la esperanza de vida del país.
A mediados de los 90, señala Rosero, se hace una nueva reforma del sector de la salud, que fue diferente a las de muchos países en Latinoamérica, en las que se tendió a privatizar.
“En Costa Rica no, lo que se hace es volver a la idea de alcanzar a la población más necesitada, más abandonada a través de pequeñas clínicas a las que se les denominó los EBAIS (Equipos Básicos de Atención Integral de Salud)”.
“Eso tiene un éxito extraordinario: se mejora la accesibilidad de las personas, se disminuyen las inequidades”.
¿Cómo funciona?
El seguro público cubre aproximadamente al 95% de la población. Sin embargo, las prestaciones de salud cubren al 100% de los habitantes.
El 5% de no asegurados incluye, por ejemplo, empleados informales o temporales, inmigrantes indocumentados, ciertos refugiados, algunos grupos indígenas.
La Caja se financia con las contribuciones de los afiliados, los empleadores y el Estado.
Entre 2011 y 2016 el país invirtió en salud, en promedio por año, el 8% del Producto Interno Bruto, informó el Ministerio de Salud en 2019.
En 2016, el gasto público en salud representó el 19,5% del total del gasto del gobierno, señaló la OPS, mientras que el gasto total per cápita fue de US$909.

El país está dividido en áreas de salud que tienen “una población adscrita de entre 15.000 y 40.000 habitantes en zonas rurales y entre 30.000 y 60.000 habitantes en zonas urbanas”, indica la OPS.
Y en dichas áreas funcionan 1.045 EBAIS, considerados la base del sistema nacional de atención de la salud, que cuentan con cinco miembros, entre ellos un médico y un asistente técnico de atención primaria (ATAP).
Los ATAP
Los ATAP, explica Rosero, realizan visitas domiciliarias para proveer servicios muy básicos de salud y referir a los pacientes a consultas médicas.
Durante su tiempo en Costa Rica, la labor de estos ATAP impresionó a Gawande por su profesionalidad y compromiso.
Recuerda a uno en particular que, montado en su motocicleta, llevó vacunas contra el Covid-19 a pacientes que no podían desplazarse a sus clínicas locales.
Cada EBAIS lleva una “ficha familiar” por cada hogar que tiene a su cargo y según la prioridad con que se clasifique a esa familia, se le visita una, dos o tres veces al año.

Aunque en la práctica no todos los costarricenses reciben esas visitas, donde mejor se cumple la atención domiciliaria, explica Rosero, es en zonas rurales y pueblos remotos, y se les da prioridad a los adultos mayores y aquellos, de cualquier edad, en riesgo.
En la comunidad
“Cuando el equipo se dirige a las casas, puede identificar cuáles son las necesidades más grandes”, le dice Gawande a BBC Mundo.
Y eso permite que el sistema y los recursos de la salud pública se destinen a “cerrar las brechas” que se encuentren.
“En muchos sistemas de salud de todo el mundo, no solo en Estados Unidos, el sistema y su gasto no se priorizan en función de esas necesidades principales”.
“Creo que el hallazgo de que Costa Rica puede lograr tanto, incluso con ingresos modestos, sugiere que también hay muchas oportunidades en otros países”.

El doctor elogia a los profesionales costarricenses que “abrazaron la creencia de que la salud individual y la salud pública son inseparables” y que se preocupan por las necesidades tanto del “paciente que entra por la puerta” como por el que no llega.
Resalta la importancia de comprender las condiciones en que vive la comunidad y conectar ese conocimiento con la atención médica, pues eso permitirá detectar problemas y prevenirlos.
“Entretejes la realidad del contexto, la comunidad y la salud individual”.
El sistema en EE.UU.
Rosero ya había abordado lo que llevó a Gawande a tierras costarricenses.
En 2016, firmó junto al investigador William H. Dow el artículo “Explorando por qué Costa Rica supera a Estados Unidos en esperanza de vida: una historia de dos gradientes de desigualdad”, publicado en la revista de la Academia Nacional de Ciencias de Estados Unidos (PNAS).
“¿Por qué la desigualdad en salud es menor en Costa Rica?”, se preguntaron.
“Una hipótesis es que está relacionado con el seguro médico universal de por vida, con excelente acceso a la atención primaria en Costa Rica, que proporciona una sólida red de seguridad para los pobres en contraste con las altas tasas de no asegurados, en situación de pobreza y menores de 65 años, en Estados Unidos”, escribieron.
Y es que con sus 329.484.123 habitantes, la nación norteamericana no tiene un programa de atención médica universal y no hay consenso político en torno a ella.
El gobierno financia planes de salud orientados a adultos mayores, personas discapacitadas, en situación de pobreza, embarazadas, jóvenes y niños, y también costea un programa para veteranos militares.
En 2019, el gasto en salud representó 17,7% del PIB, de acuerdo con cifras oficiales.
Los empleadores les pagan la atención médica a muchos estadounidenses, en gran medida a través de seguros privados.
Un estudio de 2009, realizado por investigadores de Harvard, halló que “casi 45.000 muertes anuales están asociadas con la falta de seguro médico”.
En 2019, “8% de las personas, o 26,1 millones, no tuvo seguro médico en ningún momento durante el año”, según el Complemento social y económico anual de la Encuesta de Población Actual (CPS ASEC).
La universalidad
¿Cree que su país podría incorporar algunos elementos del modelo costarricense en el futuro? “La forma de avanzar y mejorar un sistema de salud es observando lo que yo llamo la desviación positiva, los lugares que obtienen resultados extraordinarios y luego replicando y escalando ese tipo de resultados”, le dijo Gawande a BBC Mundo.
“Y el aprendizaje es en ambos sentidos. Hay aprendizaje que a menudo proviene de lugares como los Estados Unidos y luego el aprendizaje puede provenir de todos los países del mundo donde la gente ha decidido probar y lograr cosas nuevas”.

Rosero apunta al modelo de la universalización del sistema de la salud como clave.
“Si Estados Unidos adoptara algo parecido a lo que ya tiene con el Medicare—programa de cobertura de seguridad social administrado por el gobierno y que provee atención médica a todas las personas mayores de 65 años o más jóvenes consideradas discapacitadas debido a graves problemas de salud—en edades más tempranas, lograría algo parecido a Costa Rica”, dice.
“Primero, disminuiría las inequidades, las enormes brechas entre grupos sociales y, segundo, mejoraría la esperanza de vida nacional en los indicadores nacionales”.
Las falencias
Ávila dice que Gawande hizo en su artículo una “buena revisión” del sistema de salud de Costa Rica, pero reconoce que hay aspectos en los que se debe avanzar.
La doctora habla de las quejas de parte de la población: las filas para acceder a atención primaria, las listas de espera de la Caja.
“Eso tiene que mejorar, lo mismo que las citas para algunas cirugías. Ahí es donde, como sistema de salud, estamos fallando”.
El informe “Estudios de la OCDE sobre los sistemas de salud: Costa Rica” de 2017 ya recogía esa problemática.
“Frustrados por los tiempos de espera de un año o más para procedimientos tales como cirugías infantiles, la gente aumenta su gasto de bolsillo para recibir servicios de atención de la salud en el sector privado, originando el riesgo de un sistema de dos niveles”, señalaba.
Por otra parte, tanto Ávila como Rosero consideran que se ha hecho un buen manejo de la crisis del coronavirus. Y aunque seguirá suponiendo un reto para el sistema de salud y la economía de Costa Rica, no es el único.
Desafíos
Uno de los principales retos del sistema de salud, apunta Rosero, tiene que ver con el envejecimiento de la población.
“Hasta años recientes, el servicio de salud disfrutó de un bono demográfico porque crecía más rápidamente la cantidad de contribuyentes al seguro que las demandas del servicio, lo cual le permitió expandirse y mejorar”, explica.

Pero eso, dice, ya no ocurre. Y lo que se espera para los próximos años es que, por el envejecimiento de la población, la demanda crezca mucho más rápido que el número de contribuyentes.
“Se va a ver en problemas económicos serios que pueden devenir en que se reduzca la calidad de los servicios o en que necesite buscar otras fuentes de financiamiento”, prevé.
Por ello, cree en la necesidad de una reforma profunda.
“Quizás lo más importante es que las contribuciones a la Seguridad Social no dependan tanto como sucede ahora de los impuestos a los salarios” porque eso las subordina a “la estructura por edad de la población”.
“Puntos de tensión”
Ávila es más enfática y cree que la Caja está al borde del colapso en términos de financiamiento, porque los servicios de salud son “excesivamente costosos”.
Y “mucha gente tiene un seguro por el Estado, paga un seguro mínimo, y lamentablemente, alguna gente, no toda, piensa que con lo que paga es suficiente. Siempre he creído que a nivel de la Caja, deberíamos darles a las personas una factura”.

“Puede ser que usted pague US$100 al mes por su seguro de salud y yo pague US$1.000, pero a la hora de que usted necesite una unidad de coronaria y yo también, a las dos nos van a dar la misma atención”.
“Hay sistemas como, por ejemplo, en Estados Unidos, donde (la atención que se reciba) depende del seguro que se tenga. Aquí, puede que usted sea ‘no asegurada’ y llegó al Seguro Social, se dieron cuenta de que no puede pagar y necesita un trasplante de hígado, se le hace y eso sale a costa de todo el sistema de salud del país”.
El de Costa Rica “es un sistema solidario y eso es muy bueno, pero tenemos que buscar formas diferentes de financiamiento”, dice Ávila.
Y enumera otros aspectos a mejorar: “El Estado tiene que pagarle a la Seguridad Social las deudas que tiene, hay que invertir más en prevención y promoción. Tenemos que manejar las enfermedades crónicas no transmisibles que han aumentado muchísimo en el país, tenemos que avanzar hacia conceptos como envejecimiento saludable”.

El informe de la OCDE señala que “mucho hay que alabar del sistema de salud de Costa Rica”, pero advierte que hay “serios puntos de tensión” y hace varias recomendaciones.
Una de ellas es que “deberían usarse techos para los gastos, revisiones regulares del gasto y sistemas de advertencia temprana para controlar los gastos y estimular la eficiencia”.
Otra es que “a un plazo más largo, los fondos del sistema de salud deberían provenir cada vez más del presupuesto general del gobierno”.
¿Qué puede aprender Estados Unidos?
Costa Rica y Estados Unidos representan dos realidades muy diferentes que van más allá de la historia, la extensión de sus territorios o el tamaño de sus poblaciones y de sus economías.
Pero, para un experto en salud como Gawande, bien vale la pena que esa potencia mundial se fije en la nación centroamericana.

“En Estados Unidos y en otros lugares, la salud pública y la atención médica son en gran medida entidades independientes. Costa Rica muestra los beneficios de integrar las dos: gasta menos que nosotros en atención médica y obtiene mejores resultados”, escribió.
Por ello, aunque el sistema costarricense tenga áreas con grietas —tiempos de espera para recibir atención especializada, por ejemplo—, subraya que, de solucionarlas, podría tener resultados aún más notables.
“La idea de que tienes un sistema en el que hay rendición de cuentas, disponibilidad universal de atención primaria, entrelazada con el compromiso de la salud pública”, que hay equipos que “identificarán brechas en el cuidado, en el acceso a los servicios y trabajarán para cerrarlas, ese es el sistema que ha sido una razón importante para que Costa Rica lo haya hecho tan bien”, le dice a BBC Mundo.
“Y considero que esa es la capacidad que deberíamos tratar de crear en Estados Unidos”.
 BBC Mundo
BBC MundoOtras noticias de BBC MUNDO
- 1
Crisis en Canadá: Trudeau reorganiza su gabinete en medio de crecientes presiones para que renuncie
 2
2The Economist nombró al país del año: cuál fue el elegido y qué dijo sobre la Argentina
 3
3Uno de los opositores venezolanos asilados salió de la embajada argentina para entregarse a las autoridades chavistas
- 4
Video | Así fue el atropello masivo en un mercado navideño en Alemania







