El gasto en salud, entre la inflación y los conflictos y dilemas propios del sector
Los sistemas sanitarios enfrentan el desafío de varios factores sociales que llevan a la necesidad de tener más recursos y gestionarlos mejor; en la Argentina se suma la persistente y elevada suba de precios; qué debates recomiendan dar expertos de la Universidad de Harvard
 11 minutos de lectura'
11 minutos de lectura'


BOSTON.- ¿Cuánto dinero se necesita para atender de manera adecuada la salud de una población? ¿De dónde deberían salir los recursos? ¿Hay fondos que resulten suficientes, si la realidad indica que van surgiendo nuevos tratamientos, nuevos medicamentos, y que las demandas son crecientes, a la par de un incremento de la expectativa de vida, al menos en gran parte de los países? En definitiva, ¿es cuestión de cantidad de dinero lo que hace que en una sociedad haya un mejor sistema sanitario? ¿En qué medida se impone el cómo (cómo usar los recursos) al cuánto? ¿Cuáles son los límites, en todo caso, y cómo se los gestiona?
Los dilemas de los sistemas de salud, impactados desde varios ángulos por la pandemia del Covid-19, no son exclusividad de la Argentina. Aunque nuestro país, claro, suma a los problemas generales y a los que comparte con algunos lugares del mundo –como el de la inequidad–, el del daño que produce la alta inflación de su economía. Las subas de precios son hoy por hoy un tema de preocupación en varios países, pero en el nuestro el problema se arrastra desde hace décadas y la magnitud actual es tal que en los últimos doce meses la inflación llegó a 55,1%, según el dato más reciente del Indec.
“Es necesario que se piensen cambios a gran escala, que impacten sobre las bases mismas del sistema y que no sean hechos desde una visión cortoplacista; el problema es que muchos de quienes tienen responsabilidades actúan con una visión de corto plazo, porque sus roles son de corto plazo”, afirmó –respecto de la causa última de la falta de resolución de los problemas de fondo en sistemas como el previsional o el de salud– Margaret Kruk, profesora en la Escuela de Salud Pública de la Universidad de Harvard T. H. Chan, en un seminario sobre “Salud en el Siglo XXI” desarrollado en Boston. La actividad fue organizada por la mencionada casa de estudios y por el programa para profesionales de la salud Liderlatam, y contó con el apoyo del laboratorio Roche.
Kruk, que dirigió la Comisión Lancet sobre Sistemas de Salud, un grupo de académicos a cargo de investigar sobre el tema en países de ingresos medios y bajos, identificó, entre los desafíos, las necesidades de dar una cobertura abarcativa, eficaz y equitativa social y geográficamente, de contar con recursos materiales suficientes y con trabajadores capacitados y bien motivados, y de usar inteligentemente las tecnologías.
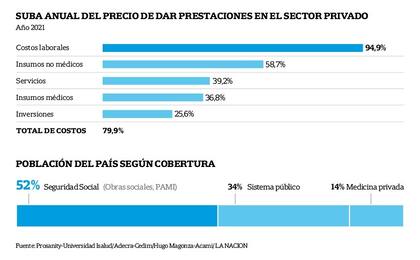
En el caso de la Argentina y de manera similar –pero no igual– al de otros países, la cobertura está segmentada y ese es un hecho que se vincula con la situación laboral de las personas: el 52% de la población está afiliada a entidades de la seguridad social (obras sociales sindicales y provinciales y PAMI), un 35% depende de sistema público y un 14%, de la medicina prepaga (incluyendo a quienes se asocian por cuenta propia y a quienes derivan aportes salariales).
Según datos aportados a LA NACION por Hugo Magonza, presidente de la Asociación de Actividades Médicas Integradas (Acami), el 41% del gasto hoy está concentrado en la seguridad social y el 29% de los recursos corresponde al segmento estatal. Y, mientras que el 14% de los fondos corre por cuenta de las entidades de medicina prepaga, otro 16% es el gasto directo de bolsillo.
Respecto de los costos de dar prestaciones, el último informe de las asociaciones de clínicas y de prestadores de prácticas de diagnóstico Adecra y Cedim, consigna que en 2021 subieron, en promedio, 79,9%. Según el relevamiento hecho en las instituciones, los costos que más crecieron en el año fueron los laborales (94,9%), seguidos por los de los insumos no médicos (58,7%) y por los servicios (39,2%), en tanto que los insumos médicos se encarecieron un 36,8% y las inversiones, un 25,6% .
El desfase entre esos índices y la variación de los ingresos de los prestadores es un eje de los varios conflictos que se entrecruzan en el sistema. Este, en particular, tiene sus expresiones cuando, por ejemplo, se conocen advertencias de posibles medidas, en reclamo de que las subas de cuotas de las prepagas que autoriza el Gobierno se trasladen a los aranceles percibidos por quienes dan prestaciones. El caso más reciente fue cuando, a fines de 2021, las clínicas anunciaron que aplicarían copagos generalizados ante la falta de las recomposiciones pedidas. La medida no se efectivizó, pero la raíz del problema no se eliminó.
En el universo de las obras sociales, un estudio reciente de Prosanity Consulting y la Universidad Isalud indica que en julio de 2021 el costo mensual de dar el Programa Médico Obligatorio (PMO) para esas entidades financiadoras fue de $3562,31 por persona de entre 0 y 65 años (sin incluir gastos administrativos), una cifra que marca una suba interanual de 40,2% (por debajo de la inflación general, algo que el informe atribuye a algunos efectos de la pandemia) y un incremento en cuatro años de 354%, 17 puntos porcentuales por arriba de la variación del Índice de Precios al Consumidor (IPC Nacional).
Una comparación para un período más amplio conlleva la necesidad de usar índices alternativos al del Indec para los años previos, ya que el instituto estuvo intervenido entre 2007 y 2015 y la estadística oficial de ese lapso no tiene credibilidad. Entre las causas mencionadas que explican esos aumentos están el mayor uso de tecnologías y el incremento de las enfermedades crónicas tratadas.
En el período de doce meses más reciente considerados en el informe, algo que creció por arriba de la inflación y del gasto a cargo de las obras sociales es el monto de dinero que, en promedio, ponen de su bolsillo los afiliados. El aumento fue de 55%, un nivel similar al de la suba verificada en el rubro de medicamentos.
Esa estimación de costos tiene en cuenta la tasa de uso de los servicios, además de la variación de los precios vinculados. El estudio advierte sobre algunos problemas que afectan no solo la posibilidad de medir cuánto y cómo se gasta, sino también y directamente al sistema: se menciona que, “por los desórdenes económicos”, faltan referencias de precios de mercado y existe, además, una amplia dispersión de valores de venta.
Una conclusión crítica de la publicación de Prosanity es que, de 290 obras sociales, son solo 157 las que reciben lo suficiente para costear el PMO, sumando aportes y contribuciones y otros fondos.
Más allá de los ajustes intrínsecos que hacen los sistemas y que se traducen en un impacto visible en las coberturas reales –eso incluye, por ejemplo, mayores demoras para conseguir turnos o congelamientos de montos de reintegros–, hay herramientas sobre las cuales se debate al hablar de la contención de gastos.
Pero, antes de la toma de decisiones y según señalan los docentes de Harvard, la medición de los resultados y de la percepción de la calidad por parte de los pacientes y de sus familiares es un punto fundamental.
Cinco perillas de control
A partir de la performance y de lo que se mide o se puede ver en el día a día, y también de indicadores como los de eficiencia, calidad y acceso, los responsables de las políticas pueden actuar “moviendo” las perillas de control, vinculadas con cinco ejes definitorios del esquema sanitario: el financiamiento (el origen de los recursos), los pagos (quiénes y cómo administran esos recursos), la organización, las regulaciones y las conductas personales, según la enumeración que hizo Diana Bowser, directora de los cursos de capacitación en el Programa de Sistemas de Salud Internacionales de Harvard, al explicar un modelo de análisis utilizado en esa universidad.
Entre otros, hay en particular dos aspectos del sistema en los cuales los movimientos de esas perillas de control tienen su influencia. Por un lado, entre los expertos hay una recomendación de poner el foco en la atención primaria: “Los sistemas están diseñados para tratar enfermedades y no para promover la salud; el diagnóstico temprano es importante”, puntualizó Rifat Atun, al participar desde Londres y de manera virtual en el seminario hecho en Harvard.
Atun investiga sobre reformas e innovaciones de los esquemas sanitarios y enseña en la universidad con sede en Boston. Según puntualizó, con las tecnologías digitales, cuyo uso avanzó en las cuarentenas, es posible no solo generar más espacio para la atención primaria, sino también empoderar a los pacientes y hacer que se sientan partícipes activos de la gestión de su cuidado.
Con ese último punto tiene que ver la “perilla” del control vinculada con el comportamiento. La cuestión a debatir es qué hacer desde las políticas sanitarias, económicas o de otro tipo, para que las personas se enfermen menos gracias a sus conductas.
Según afirmó en su presentación en el seminario Francisco Gutiérrez, presidente de Cintana –una institución que, en alianza con universidades, genera innovaciones en la educación–, entre los factores que determinan que “estemos sanos”, la conducta y el estilo de vida influye en un 40%. Por eso, enfatizó que hoy los profesionales de la salud tienen que contar con habilidades cruzadas y múltiples, y que en la formación se debe prestar especial atención a las afecciones crónicas y a todo lo vinculado con el envejecimiento.
“Si te dan una hoja con renglones, dala vuelta y escribí del otro lado”, dijo por su parte –citando a un pediatra y poeta estadounidense– Richard Siegrist, director de Innovación y Emprendedorismo en la Escuela de Salud Pública de Harvard. Con esa consigna, llamó a pensar nuevas modalidades de atención.
Una de las que él mencionó fue la de consultas médicas compartidas, que consisten en reuniones de 90 minutos del médico (y sus asistentes) con entre 8 y 14 personas, que firman un acuerdo de confidencialidad. “Por ejemplo, se puede reunir a pacientes con diabetes, con asma o con obesidad”, describió. ¿Las ventajas? Según Siegrist, las consultas son más extensas, tienen el beneficio de interactuar con otros pacientes (preguntas que no se le ocurren a uno, se le ocurren a otros), y se reducen los tiempos de espera. Claro que es algo que no funcionaría para todos y, además, siempre hay conversaciones que prefieren mantenerse en privado.
Otro aspecto crítico del sistema que está influido por cómo se mueven (o no) las perillas de control, es el avance de las tecnologías y la aparición de nuevos medicamentos, frecuentemente a altísimos precios, que representan muchas veces una luz de esperanza para los pacientes.
Evaluación de nuevas tecnologías
Una herramienta recurrente en algunos lugares del mundo es la creación de grupos de trabajo, conformados en “agencias”, que evalúan los nuevos tratamientos, para determinar cuándo y cómo es aconsejable cubrirlos y cuándo no. “Es un proceso multidisciplinario con métodos explícitos para definir qué tecnologías valen la pena; el propósito es llegar a un sistema más efectivo, eficiente y de calidad”, definió Héctor Castro, líder de Políticas de Salud para América Latina de Roche.
En la Argentina hubo una propuesta de crear por ley una Agencia Nacional de Evaluación de Tecnologías Sanitarias. Pero la iniciativa no avanzó en el Congreso. En 2018 se creó por resolución ministerial la Comisión Nacional de Evaluación de Tecnologías de Salud (Conetec), que “genera un marco de valor, con dictámenes emitidos por consenso tras hacerse evaluaciones para definir sobre qué población algo tiene efectos y de qué manera”, según explicó a LA NACION Gabriel Lebersztein, gerente médico de la obra social Osecac y representante de la CGT en la comisión. Más allá de las decisiones de ese grupo de trabajo, puntualizó, las de la Justicia están por arriba. Y aparece aquí otro de los actores que tienen su peso en los sistemas sanitarios.
A la par de las discusiones sobre la aplicación de las innovaciones, el impacto del alza de los costos en general y la gestión de los recursos, está el desafío amplio de alcanzar e incluir de forma equitativa a toda la población. Los avances, en todo caso, siguen su ritmo, a la vez que gran parte de las poblaciones de países como el nuestro sufren los efectos de la pobreza y de la desigualdad social.
John Quackenbush, profesor de Biología Computacional y Bioinformática en Harvard, sintetizó ese dilema con una frase del autor de ciencia ficción William Gibson: “El futuro está aquí, lo que pasa es que no se ha distribuido todavía”.
 1
1Corrientes lanza un plan de desendeudamiento por más de $130.000 millones para familias y empresas
 2
2En medio de una situación asfixiante por la guerra, India le compra de emergencia gas a la Argentina
 3
3Lo que se habló a puertas cerradas en Nueva York
- 4
Ley de Sucesiones: cuándo le corresponde al cónyuge y cuándo a los hijos




